Im OP: So wird eine inverse Prothese eingesetzt
Sägen, schrauben, hämmern: Unser Kollege hat dem Operateur im Plattenwald-Krankenhaus über die Schulter geschaut - und fühlte sich dabei ein bisschen wie in einer Werkstatt.
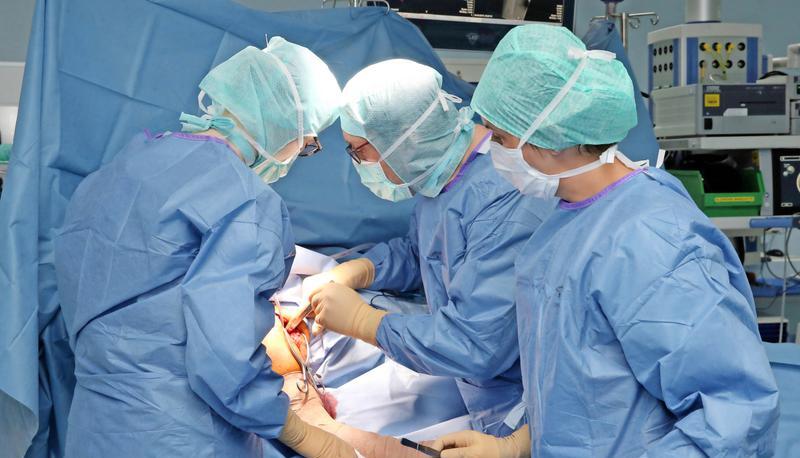
Handbreit klafft der Schnitt auseinander. Gelb-bräunlich lässt das Desinfektionsmittel die zur Seite geschobene Haut schimmern. Knallrot leuchtet das freiliegende Gewebe.
Unter dem grellen Licht im Operationssaal des SLK Klinikums am Plattenwald hat dieser Anblick einer offenen Schulter etwas seltsam Künstliches − zumal von dem Menschen, zu dem sie gehört, sonst nicht viel zu sehen ist. Der übrige Körper liegt abgedeckt unter einem blauen Tuch.
Mit einer Pinzette fischt Oberarzt Andreas Licht das, was einmal ein rechter Oberarmkopf war, aus der Wunde heraus. Einige der Knochensplitter sind so groß wie ein Daumen. Bei einem Sturz hat sich die 77 Jahre alte Patientin diesen Knochenteil komplett zertrümmert.
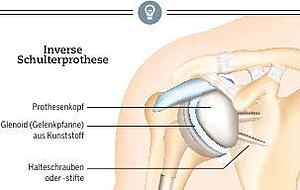
Die Anatomie der Schulter
"Da hilft auch keine Platte und kein Nagel mehr", erklärt der Orthopäde. "So ein Bruch ist sehr häufig bei alten Menschen und sehr problematisch in der Versorgung", ergänzt Klinikdirektor Professor Michael Haake. Ohne OP heile er nur sehr langsam aus, und den Arm bekomme man danach auch nicht mehr richtig hoch. Darum soll der Seniorin nun eine Schulterprothese eingesetzt werden.
Das Problem dabei: Wie bei vielen älteren Patienten ist die Rotatorenmanschette der Frau nicht mehr intakt. So nennen Mediziner eine Gruppe von vier Muskeln, die das Gelenk umgreifen und ihm Halt verleihen. Denn: "Die Schulter hat die Eigenart, dass sie eine sehr kleine Pfanne hat, aber einen riesen Kopf", sagt Michael Haake. Das hat zwar den Vorteil, dass das Gelenk "einen wahnsinnigen Bewegungsumfang" hat, aber eben auch den Nachteil, dass es instabil ist. Ohne die Rotatorenmanschette würde die Schulter nicht richtig geführt und könnte zum Beispiel auskugeln.
Einmal umdrehen, bitte

Was also machen, wenn die vier Muskeln verschlissen sind? Dann ist ein größerer Eingriff an der Schulter notwendig, bei dem die Anatomie des Gelenks durch eine inverse Prothese genau umgedreht wird. Das heißt, an die Schulterpfanne wird ein künstlicher, kugelrunder Kopf montiert und an den Schaft des Oberarmknochens eine künstliche Pfanne. "Dadurch kann der weiter außen gelegene Deltamuskel die Funktion der Rotatorenmanschette relativ gut übernehmen", erläutert Michael Haake.
Eingriff, Material, stationäre Versorgung: "Eine inverse Schulterprothese kostet pauschal 9500 Euro", rechnet der Klinikdirektor vor, "auch wenn es dabei Komplikationen gibt und sich der Aufenthalt infolgedessen verlängert". Eine normale Prothese gebe es hingegen für 8100 Euro. Sie wird beispielsweise dann eingesetzt, wenn der Oberarmkopf kaputt, die Rotatorenmanschette aber noch funktionstüchtig ist.
Wie in einer Werkstatt
Im OP-Saal des SLK Klinikums begleitet derweil das gleichmäßige Piepen des Herzschlags der 77-Jährigen die Handgriffe von Operateur Andreas Licht. Dazwischen ist ab und zu das Röcheln des Absauggeräts zu hören, mit dem Blut und Fett aus der Wunde entfernt werden. Ein bisschen erinnert das Zusammenbauen des künstlichen Schultergelenks an die Arbeit in einer Werkstatt, etwa wenn Operateur Andreas Licht an den Knochen sägt, schraubt und hämmert. Dennoch ist das Ganze eine millimetergenaue Angelegenheit.
Stimmt die Spannung? Wie gut ist die Beweglichkeit? Immer wieder setzt der Oberarzt Teststücke in die Schulter ein und tastet sich so an die geeignete Größe der späteren Prothese heran. "Anders als im Schuhgeschäft werden hier nicht die Originale probiert", kommentiert Michael Haake dieses Vorgehen.
Als die Stücke mit den passenden Maßen ermittelt sind, rührt die operationstechnische Assistentin den Knochenzement an. Dieser wird mit einer Art Bauschaumpistole in den Oberarmknochen gespritzt, ehe die tatsächliche Prothese hineingeschoben wird. Um zu verhindern, dass später Metall auf Metall reibt, setzt Andreas Licht auf die Edelstahlgelenkpfanne schließlich noch ein Kunststoffstück, das sogenannte Inlay aus Polyethylen. Fertig ist das neue Gelenk.
Nach 90 Minuten wird wieder zugenäht
Nachdem die Assistentin gemeinsam mit einer Kollegin die Binden durchgezählt hat, damit keine versehentlich in der Wunde vergessen wird, näht Andreas Licht die Schulter wieder zu. Schicht für Schicht. "Das nimmt 30 Prozent der OP-Zeit ein", sagt der Orthopäde.
Eineinhalb Stunden hat der Eingriff vom ersten Schnitt bis zur letzten Naht gedauert. Nur einen kleinen Katheter lässt Andreas Licht vorerst drin. Über ihn fließt die nächsten zwei Tage ein Betäubungsmittel in das operierte Körperareal. So sollen die Schmerzen der Patientin gelindert werden.
Wenn alles gut läuft, darf sie nach etwa einer Woche wieder nach Hause. Dann folgt noch die ambulante Nachbehandlung, die bis zu einem dreiviertel Jahr dauern kann. "Das ist ein langer und mühsamer Weg. Knie oder Hüfte geht schneller", weiß Michael Haake.
Im OP-Saal heißt es nun: Beeilen und Saubermachen. Als nächstes steht ein chirurgischer Eingriff an einem Becken auf dem Programm.
Immer mehr Schulterprothesen in Deutschland
Schätzungsweise 25 000 Schulterprothesen werden aktuell jährlich in Deutschland implantiert, wie Petra Magosch vom Deutschen Schulter- und Ellenbogenprothesenregister mitteilt. „Insgesamt steigen die Zahlen, betragen aber nur einen Bruchteil der Zahlen der implantierten Hüft- und Knieendoprothesen pro Jahr“, so Magosch. Zusammengerechnet sind es etwa 390 000 Menschen in Deutschland, die solche künstliche Gelenke erhalten, schreibt die Deutsche Gesellschaft für Orthopädie und Unfallchirurgie.
 Stimme.de
Stimme.de